Blog Grid 01
L’arco di Cupido e le labbra perfetteArco di Cupido
Onicofagia
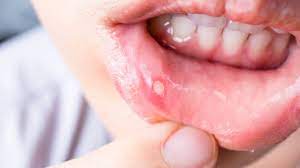
Le afte
Quale collutorio usare?
Il reflusso gastroesofageo
I farmaci anticoagulanti
Nuove soluzioni di terapia
Pericoli nascosti per i denti degli sportivi
L’arco di Cupido e le labbra perfetteArco di Cupido
La caratteristica forma a cuore delle labbra è data da un solco che si trova sotto il naso: l’arco di Cupido. Il labbro carnoso che abbiamo da giovani è quello in cui si disegna bene l’arco di Cupido; si chiama in questo modo perché ha proprio la forma dell’arco che lancia le frecce come si vede nelle raffigurazioni del messaggero dell’amore ed è molto sensuale, rende le labbra più belle. Secondo gli antichi greci l’anima, prima di essere assegnata ad un individuo, decideva tutte le scelte della vita con l’ausilio delle tre Parche, le divinità greche del destino. Quando la persona stava per nascere, Mercurio poggiava il dito sulle labbra per cancellare tutti i ricordi precedenti dell’anima: così veniva concesso all’individuo di vivere la propria vita inconsapevole delle scelte proprie dell’anima ricevuta. L’arco di Cupido indica proprio il gesto fatto da Mercurio, l’impronta del suo dito sulle labbra. Nella mitologia greca Mercurio (Hermes), figlio di Zeus e della ninfa Maia, era il messaggero degli dei, dio protettore dei viaggi e dei viaggiatori, della comunicazione, dell’inganno, dei ladri, dei truffatori, dei bugiardi, delle sostanze, della divinazione. (Wikipedia) In alcune persone è meno evidente mentre in altre più pronunciato: la proiezione di questa piega delle labbra dipende anche dalla posizione degli incisivi superiori e dal tono dei tessuti. Infatti il “dimagrimento” progressivo del labbro è uno degli indici di aging della persona. Un odontoiatra esperto può modificare la proiezione del labbro superiore utilizzando tecniche di ortodonzia (movimento dei denti) o di riabilitazione protesica fissa o mobile. Nei casi più esigenti servirà il supporto della medicina estetica con uno specialista di filler che possa garantire al paziente risultati eccellenti, stabili, sicuri.
Onicofagia
Quante persone conosci con il bisogno di mangiarsi le unghie? Magari sei proprio tu? ONICOFAGIA (dal gr. ὄἢνυξ “unghia” e ϕαγεῖν “mangiare”) È il ticchio di rodersi le unghie, comune fra le persone a temperamento ossessivo, e specialmente in gioventù. [Treccani.it] L’onicofagia non ha cura, perché non è una malattia ma uno dei sintomi dello stato emotivo ansioso: Quando un bambino si mangia le unghie, sta manifestando un disturbo evolutivo legato alla fase orale dello sviluppo psicologico, trasferita dall’abitudine di ciucciare il pollice. L’ onicofagia può causare: I metodi casalinghi per usare sostanze amare che alterano il gusto al momento di mangiarsi le unghie non hanno sempre successo e possono persino causare un aumento dell’ansia nel bambino. Il nostro staff può supportarti per correggere questa abitudine viziata nel tuo bambino, prevenendo danni futuri.
Le afte
Un’afta orale è una piccola lesione che compare sul palato, sulle guance, sulla lingua o all’interno delle labbra; ha l’aspetto di una piccola abrasione tondeggiante oppure ovale, di colore biancastro e circondata da un alone rosso. Colpisce il 10% della popolazione, specie in età pediatrica e con maggiore prevalenza nelle donne. Può manifestarsi singola o a gruppi; spesso molto dolorosa, impedisce di mangiare o parlare ma normalmente guarisce in una settimana circa. In alcuni pazienti tende a ricomparire con frequenza (stomatite aftosa recidivante); può anche essere segno di altre patologie. Le afte non sono contagiose. La causa delle afte ancora rimane ignota ma ci sono molti fattori scatenanti: morsi accidentali contatto con oggetti sporchi e con animali domestici lesioni dovute ad uno spazzolamento troppo vigoroso infezione da Helicobacterpylori carenza di vitamina B12, zinco, ferro e acido folico squilibri ormonali, mestruazioni malattie infiammatorie croniche intestinali (celiachia, morbo di Crohn, colite ulcerosa) sindromi da immunodeficienza e farmaci immunosoppressori assunzione di cibi molto acidi o piccanti contatto della bocca con superfici sporche. I sintomi: dolore, anche intenso arrossamento bruciore gonfiore dei linfonodi. Prevenzione Il primo scudo di protezione si ottiene con un’igiene orale accurata. E’ utile un’alimentazione che eviti cibi acidi o piccanti (frutta secca come noci e mandorle, patatine confezionate, ananas, pompelmo, arance, kiwi) e integri una idratazione abbondante, frutta e verdura. Un altro aspetto molto importante è la diagnosi differenziale in caso di fastidi quando si indossano protesi o apparecchi : queste lesioni potrebbero anche avere una natura complessa da indagare, se croniche o sanguinanti. Infine lo stress gioca un ruolo predisponente alla recidiva del problema; un supporto in tal senso può essere decisivo per la risoluzione. Terapia Sconsigliamo fortemente l’uso di rimedi fai da te come gli sciacqui con il bicarbonato o l’autoprescrizione dal farmacista. Una diagnosi specialistica può essere anche vitale; in alcuni casi servono persino esami diagnostici su prelievo venoso e terapie con farmaci generali. I presidi di uso comune nei casi semplici sono: collutori e gel a base di aloe cerotti speciali adesivi sulle mucose orali toccature con acido retinoico toccature con gel astringente a base di cloruro di alluminio per fare guarire piu’ rapidamente la lesione.
Quale collutorio usare?
Il collutorio è uno dei prodotti di supporto necessari all’igiene orale quotidiana; dopo lo spazzolamento dei denti, il risciacquo raggiunge i batteri rimasti negli spazi interdentali e sulla lingua. Utile per prevenire la carie e coadiuvare gli interventi sulla gengivite o di chirurgia orale, il collutorio funziona anche per i problemi di alitosi e per mantenere gli sbiancamenti professionali; è disponibile sia nei supermercati che nelle farmacie, contenendo in genere alcool, acqua e altri antisettici. Per questo, dopo circa 12 mesi di apertura, bisogna sostituirlo in quanto iniziano a dissolversi i principi attivi riducendone l’efficacia. Il collutorio fa male? Il collutorio non presenta effetti collaterali, a meno che non se ne faccia un uso scorretto di molecole specifiche (ad es. la clorexidina) o si tratti di collutori a base di alcool. È molto importante, infatti, leggere bene gli ingredienti usati nel collutorio sulla confezione. È bene evitare di scegliere un collutorio a base di alcool, o almeno non usarlo tutti i giorni, poiché a lungo andare, l’alcool può irritare le mucose. Inoltre, se fai uso di un collutorio a base di alcool poco prima di metterti alla guida, nel caso di un alcool test, potrebbero risultare alti i valori di quest’ultimo e potresti falsare il risultato in modo peggiorativo in caso di controlli ad un posto di blocco. Cos’è la clorexidina? Questa parola ricorre spesso nello studio dentistico. La clorexidina costituisce infatti un composto antibatterico molto efficace e viene consigliato durante trattamenti di chirurgia orale, di parodontologia o di igiene professionale.Si tratta della molecola attiva contenuta in molti collutori, di solito alla concentrazione dello 0.12%, o anche in gel all’1%.A differenza di un antibiotico, che ha un preciso spettro d’azione e risulta efficace cioè su alcuni batteri e non su altri, un antisettico come la clorexidina distrugge la maggior parte delle specie batteriche, senza distinzione. Per proteggere la flora della bocca, dunque, è importante assumere prodotti contenenti clorexidina solo su indicazione del Dentista e per periodi di tempo limitati, altrimenti si sviluppa una resistenza batterica alla molecola.Inoltre, l’uso prolungato della clorexidina crea effetti sgradevoli come: alterazione della percezione del gusto ingiallimento (temporaneo) della superficie dentale.
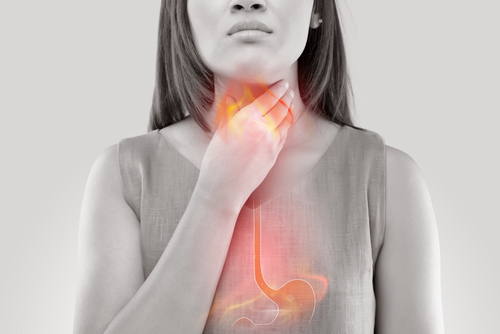
Il reflusso gastroesofageo
La malattia da reflusso gastroesofageo si verifica quando i succhi gastrici vengono in contatto con la parete dell’esofago, provocando bruciore dietro lo sterno e rigurgito acido. È una condizione diffusa che colpisce circa il 10-20% della popolazione ed è causata da diversi fattori, come quelli alimentari, anatomici, funzionali, ormonali e farmacologici. Il tono dello sfintere esofageo (un vero e proprio anello muscolare nella zona di passaggio tra esofago e stomaco) costituisce una barriera contro la risalita dei succhi gastrici dallo stomaco all’esofago : se la quantità e la durata del reflusso superano una determinata soglia, si verifica la Malattia da Reflusso Gastroesofageo ed è influenzata dalla dieta, dagli ormoni e da alcuni farmaci. Quali sono i sintomi del reflusso gastroesofageo? Sensazione di nodo alla gola con difficoltà alla deglutizione. Difficoltà digestive, nausea. Laringite cronica, tosse, raucedine, abbassamento della voce. Singhiozzo. Asma. Dolore toracico (simile a quello di natura cardiaca) Otite media. Insonnia. La diagnosi e la terapia sono di pertinenza dello specialista gastroenterologo, ma quali sono i problemi orali che possono essere dovuti a reflusso gastroesofageo?– Erosione dentale ed ingiallimento.– Sensibilità ai denti.– Presenza di afte.– Irritazione e sensazione di prurito delle mucose orali.– Sapore sgradevole in bocca. Un paziente con reflusso gastroesofageo ha necessità di specifiche attenzioni di prevenzione per la sua bocca ed i suoi denti: rivolgersi ad un Dentista è per questi pazienti molto importante. Se soffri di reflusso gastroesofageo non aspettare a chiedere consiglio al tuo Dentista: potrà aiutarti a capire come affrontare il problema e tutelare la tua salute!
I farmaci anticoagulanti
Molti pazienti oggi sono sottoposti a terapia anticoagulante, un trattamento medico farmacologico che ha lo scopo di rallentare la normale coagulazione del sangue. La terapia anticoagulante, sia essa per via orale, sottocutanea o endovenosa (in ospedale), deve evitare che si formino coaguli, mantenere il sangue fluido ed evitare che la persona vada incontro a complicanze trombotiche. È una terapia fondamentale, spesso salvavita, ma anche connessa a complicanze importanti. La terapia risulta necessaria in tutti i pazienti che rischiano di formare trombi o coaguli a causa di una patologia preesistente (fibrillazione atriale, valvulopatia o protesi valvolare, infarto del miocardio) o a causa di condizioni cliniche transitorie (ad esempio dopo la frattura di femore). La coagulazione è una seria di processi che portano alla protezione dell’organismo in caso di ferita: il sangue cessa di fuoriuscire per effetto dell’interazione dei fattori di coagulazione e delle piastrine che formano un vero e proprio tappo, definito trombo. In casi patologici questo processo forma trombi che ostruiscono una vena o arteria creando danni importanti. La terapia anticoagulante, per via orale, sottocutanea o endovenosa (solo in ospedale) previene la formazione dei coaguli mantenendo il sangue fluido. E’ una terapia fondamentale, spesso salvavita, ma anche legata a complicanze importantissime: la persona scoagulata è predisposta ad un maggiore sanguinamento, soprattutto in caso di traumi. I farmaci utilizzati sono: antiaggreganti: i più utilizzati sono l’acido acetilsalicilico (Cardiaspirin) e la ticlopidina (Clopidogrel, Tiklid). TAO ; detti anche dicumarolici, sono il warfarin (Coumadin) e acenocumarolo (Sintrom). Devono essere assunti quotidianamente, una volta al giorno, e sempre alla stessa ora. Inoltre dato che la dose necessaria varia molto tra individui diversi, bisogna misurare regolarmente l’INR che è un parametro di monitoraggio del trattamento per non avere il sangue troppo denso o ancor peggio eccessiva scoagulazione. Un altro effetto collaterale della terapia anticoagulante con i TAO è l’inadeguato assorbimento a causa dell’interazione con altri farmaci o alimenti. Essendo necessaria l’interazione con la vitamina K, è consigliato evitare di assumere alimenti che ne contengono molta come basilico, broccoli, verdure a foglia larga e radicchio. Anche diversi antibiotici (penicilline, tetracicline, cefalosporine) e anticonvulsivanti come la carmabazepina possono interagire con gli anticoagulanti, poiché alterano la flora intestinale, interferendo con la vitamina K che è uno dei fattori endogeni che influisce sulla coagulazione. NAO; i Nuovi Anticoagulanti Orali sono farmaci indicati per la prevenzione dell’ictus, dell’embolia e della fibrillazione atriale. I nomi sono rivaroxaban (Xarelto), apixaban (Eliquis) e dabigatran (Pradaxa). Il vantaggio, rispetto ai TAO, è che questi farmaci non richiedono il controllo del dosaggio con gli esami di laboratorio; la posologia è fissa e ci sono meno interazioni con altri farmaci ed alimenti. Eparina a basso peso molecolare. Se per gli antiaggreganti orali questo rischio nel sanguinamento è presente in maniera ridotta, per i TAO, NAO ed eparina il rischio è molto alto. Il paziente deve fare attenzione in caso di traumi contusivi, lacerazioni, ferite, e AVVISARE SEMPRE IL DENTISTA perchè molti piccoli interventi (estrazioni anche semplici) possono diventare un’urgenza emorragica. I pazienti devono seguire con regolarità la terapia senza sospendere autonomamente il farmaco o sbagliarne le quantità. Il nostro studio pianifica gli interventi di chirurgia orale dopo una consulenza con il cardiologo o medico curante del paziente, in base al protocollo internazionale di profilassi della American Heart Association e applicando una preparazione personalizzata in base alla situazione clinica e alla tipologia di trattamento da eseguire.
Stringi i denti!
In effetti non è solo un modo di dire; anche tu, prova a controllarti mentre leggi questo articolo: i tuoi denti sono ben serrati mentre ti concentri davanti al computer? Accade anche quando studi, leggi o lavori? Magari anche mentre guidi? Durante la giornata tutti siamo sottoposti a stress più o meno prolungato e stringere i denti diventa un’abitudine istintiva. Meglio noto come bruxismo, questo disturbo è caratterizzato da un’attività eccessiva dei muscoli masticatori; i denti dovrebbero essere a contatto solo durante la masticazione e, in alcuni casi, nella deglutizione. Non è sempre facile individuarne la causa ma è sicura la correlazione con molti fattori di rischio. La letteratura scientifica infatti ha confermato negli ultimi tempi che il problema non dipende da una malocclusione o da un trattamento ortodontico ma è correlata al sistema nervoso centrale: tensione nervosa, stress, ansia, fumo, abuso di alcolici e droghe sintetiche sono fattori di innesco, spesso concomitanti. Il disturbo si presenta spesso anche nei bambini sin dall’eruzione dei primi denti; risulta fisiologico fino ai 12 anni ma può esprimere un disagio psicologico legato alle ansie scolastiche o sportive. Recenti studi hanno rilevato l’associazione con apnee notturne, per le quali si consiglia un consulto otorinolaringoiatrico e una valutazione della qualità del sonno con polisonnografia. I segnali di allarme Usura dei denti, la comparsa di una linea biancastra di ipercheratosi nella mucosa delle guance, morsicatura laterali sulla lingua, mal di testa al risveglio, dolori al collo ma anche denti scheggiati, aumento della sensibilità, fratture dentarie. I consigli ridurre l’uso del caffè, tè, energy drink e allenamenti sportivi in prossimità della sera evitare la visione di film che creano agitazione o videogiochi che “accendono” specialmente i piccoli pazienti coccolarsi con una tisana calda prima di coricarsi richiedere il supporto del medico o del dentista curante per integratori miorilassanti o dispositivi nightguard di protezione dall’usura dentale.
Nuove soluzioni di terapia
Spesso i nostri pazienti durante la visita si mostrano rassegnati alla convivenza con problemi dentali apparentemente non curabili. Un caso frequente è la perdita di un molare con la chiusura dello spazio a causa della inclinazione dei denti vicini: Non posso più mettere il dente che ho perso molto tempo fa Gli allineatori invisibili e le miniviti ortodontiche possono recuperare la situazione iniziale spostando i denti inclinati; lo spazio originale viene ripristinato ed il paziente può eseguire un restauro protesico fisso oppure un impianto dentale senza alcun compromesso. Un altro caso frequente è quello del paziente che ricerca un miglioramento non invasivo dell’estetica del sorriso; se i denti non sono allineati, anche le faccette richiedono una riduzione di spessore maggiore del previsto, con il rischio di dovere ricorrere alla devitalizzazione del dente. Pochi mesi di correzione preliminare con gli allineatori invisibili, ed un simultaneo sbiancamento, cambiano drasticamente la condizione clinica del paziente che può ricevere dei restauri conservativi quasi senza intaccare la superficie del dente. Trattamenti ortodontici mediamente di breve durata, con dispositivi non ingombranti, senza dolore e senza emergenze, diventano gestibili anche per i pazienti più esigenti e con una vita densa di impegni e pranzi fuori casa.
Pericoli nascosti per i denti degli sportivi
Chi si allena ha grande attenzione per la salute del proprio corpo, per il benessere ma anche per la prevenzione. Tuttavia spesso ignora i rischi per l’insorgenza di carie e di gengivite collegati al consumo di energy drink e delle barrette energetiche, tipicamente presenti nel borsone degli allenamenti. Il Britisth Dental Journal ha pubblicato una ricerca su centinaia di atleti professionisti di molti sport (ciclismo, nuoto, calcio, atletica e altri) e sul risultato dei loro controlli dentali: oltre un atleta su due aveva carie e la maggior parte di essi soffriva di gengivite. Nonostante l’attenzione nella cura dell’igiene orale, nell’alimentazione e nell’assenza di dipendenze (fumo, droghe, etc), molti atleti riferivano un impatto negativo della salute dentale sulle prestazioni sportive. Gli zuccheri nascosti nelle bevande ricostituenti e l’acidità di tali soluzioni si sono rivelati causa principale del problema lamentato dagli sportivi. L’erosione potrebbe addirittura consumare la superficie masticante dei denti fino a causare ipersensibilità con i cibi e le bibite freddi. Attenzione quindi: meglio preferire semplice acqua minerale ed integratori in compresse oppure, ancor meglio, frutta secca e/o fresca per il recupero di sali e zuccheri sani dopo lo sforzo fisico.
Ho perso l’apparecchio!
Un genitore non vorrebbe mai sentire una frase di questo tipo; la rabbia corre subito pensando al valore del “gioiello” smarrito… Per prevenire questo spiacevole evento, se il tuo bambino indossa un apparecchio mobile, ecco una lista di consigli utili: evitare di indossare l’apparecchio durante attività ludiche o sportive (regola non valida in caso di allineatori trasparenti da indossare senza pause nella giornata!!), anche per evitare traumi accidentali; usare la massima cautela nella rimozione, detersione e conservazione del dispositivo, sia in bagno sia negli zaini scolastici o nei borsoni da attività sportiva; se si è in corso di cura ortodontica con allineatori Invisalign e malauguratamente si smarrisce uno o entrambi gli apparecchi, passare alla coppia di apparecchi successiva (si cambiano entrambi, contemporaneamente) e mantenerli per il doppio del tempo abitualmente prescritto. In ogni caso bisogna sempre avvisare il dentista per ricevere istruzioni personalizzate e non rimanere senza dispositivo oltre le 24 ore altrimenti il rischio di non potere piu’ mantenere il risultato di correzione raggiunto è altissimo.
“Quando ho iniziato la mia riabilitazione con faccette non pensavo di potere ottenere questo splendido risultato”
Domenico B.
“Dopo pochi mesi ho finalmente allineato i miei incisivi: non potevo più guardarmi nelle fotografie”

Andrea S.
“Anche se non sono più giovanissima, mi meritavo questo nuovo sorriso!”